Il se décline en trois documents : le
cadre d'orientation stratégique, valable pour dix ans, le schéma
régional de santé et les objectifs quantifiés pour l'offre de
soins, pour les cinq prochaines années.
L'évolution des différents textes montre une réelle écoute des besoins exprimés par les populations et les professionnels de la région comme cette phrase p 211 : « Pour rappel, un point de vigilance doit être souligné à propos du reste à charge pour les familles compte tenu de la baisse des retraites et des difficultés potentielles à s’acquitter du tarif hébergement. »
Mais une analyse, dépassant un premier niveau de lecture - la satisfaction de voir reconnues les difficultés, l'aspiration à la réduction des inégalités - et recherchant les solutions proposées, trouve essentiellement un verbiage, à base de parcours (436 occurrences de ce terme dans le SRS), de télémédecine (57 occurrences), d'ambulatoire (140 occurrences), de coopération, collaboration (128 occurrences), coordination (196 occurrences) et des contradictions majeures, comme le manque reconnu de médecins généralistes et les taches nouvelles qu'on leur propose comme de remplacer les médecins scolaires pour l'examen obligatoire dans la 6ème année de l'enfant.
Les éléments essentiels sont :
- le cadre financier contraint revendiqué
- l'ignorance totale du service public
- la recherche d'une pseudo qualité aseptisée
- l'annonce d'une recomposition de l'offre de soins hospitalière.
Le verbiage voulant répondre aux aspirations des populations rend particulièrement difficile l'intervention des usagers, professionnels et élus sur le contenu de ce PRS. Pourtant il est inacceptable ! Ce document se termine donc par quelques éléments permettant des interventions. Rappelons que toutes les collectivités sont amenées à donner leur avis dans le cadre d'une consultation réglementaire se terminant le 15 mai dans le Grand Est.
Pour faciliter la lecture de ce commentaire du PRS, c'est en annexe que se trouvent les éléments déjà commentés : situation sanitaire de la région, télémédecine, prévention, ambulatoire …
L'évolution des différents textes montre une réelle écoute des besoins exprimés par les populations et les professionnels de la région comme cette phrase p 211 : « Pour rappel, un point de vigilance doit être souligné à propos du reste à charge pour les familles compte tenu de la baisse des retraites et des difficultés potentielles à s’acquitter du tarif hébergement. »
Mais une analyse, dépassant un premier niveau de lecture - la satisfaction de voir reconnues les difficultés, l'aspiration à la réduction des inégalités - et recherchant les solutions proposées, trouve essentiellement un verbiage, à base de parcours (436 occurrences de ce terme dans le SRS), de télémédecine (57 occurrences), d'ambulatoire (140 occurrences), de coopération, collaboration (128 occurrences), coordination (196 occurrences) et des contradictions majeures, comme le manque reconnu de médecins généralistes et les taches nouvelles qu'on leur propose comme de remplacer les médecins scolaires pour l'examen obligatoire dans la 6ème année de l'enfant.
Les éléments essentiels sont :
- le cadre financier contraint revendiqué
- l'ignorance totale du service public
- la recherche d'une pseudo qualité aseptisée
- l'annonce d'une recomposition de l'offre de soins hospitalière.
Le verbiage voulant répondre aux aspirations des populations rend particulièrement difficile l'intervention des usagers, professionnels et élus sur le contenu de ce PRS. Pourtant il est inacceptable ! Ce document se termine donc par quelques éléments permettant des interventions. Rappelons que toutes les collectivités sont amenées à donner leur avis dans le cadre d'une consultation réglementaire se terminant le 15 mai dans le Grand Est.
Pour faciliter la lecture de ce commentaire du PRS, c'est en annexe que se trouvent les éléments déjà commentés : situation sanitaire de la région, télémédecine, prévention, ambulatoire …
I Le cadre
financier contraint, revendiqué.
Deux pages du cadre d'orientation stratégique sont consacrées à une prise de position idéologique sur les recettes de l'Assurance maladie, qui ne devrait pas relever d'un texte émanant de « techniciens », reconnaissant le rôle majeur du chômage tout en le considérant comme inéluctable :
« Or, les recettes de l’Assurance maladie obligatoire, principalement assises sur les revenus du travail6, ne connaissent pas depuis plusieurs années le même dynamisme que ses dépenses. Du fait d’une moindre croissance économique et du niveau élevé du chômage, le dynamisme des revenus d’activité ne suffit pas à couvrir celui des dépenses de santé. Cette inadéquation entre les recettes et les dépenses ... »
Il faut faire des économies et pourtant le Grand Est ne consomme que 8,5% des dépenses de santé nationale alors qu'il compte 8,7% de la population française.
II L'ignorance totale du service public.
La confusion est totale entre privé et public, manifestement voulue.
On la retrouve à trois niveaux :
- l'état des lieux de l'offre de soins et les objectifs quantifiés de celle-ci. Rien ne permet, tant dans l'existant que dans les mesures préconisées de faire la part de ce qui est public et privé que ce soit dans le sanitaire ou le médico-social. Et l'on sait à quel point un nombre suffisant de lits en EHPAD ne signifie pas une place disponible pour toutes celles et ceux qui n'ont qu'une petite ou moyenne retraite !
- Le refus total du développement d'un service public de soins primaires, de personnels médicaux salariés. L'ensemble de l'axe stratégique n°2 consacré à « Renforcer et structurer l'offre de soins de proximité » s'adresse uniquement à l'organisation libérale et si les centres de santé sont cités, avec les maisons de santé, c'est pour disparaître dès qu'il s'agit d'objectifs chiffrés, qui ne s'adressent qu'aux maisons de santé. La préférence de jeunes professionnels pour un statut salarié est complètement ignorée.
- La volonté de développer les partenariats et les complémentarités entre hôpitaux publics et privés sans jamais rechercher le développement du service public.
III La recherche d'une pseudo qualité aseptisée, d'une pseudo efficience asséchante.
La déformation de la recherche normale de qualité n'est pas une spécificité de ce PRS, mais elle s'y exprime au plus haut point. Il ne s'agit pas d'assurer le meilleur service de prévention et de soins à des populations prises dans leur globalité avec tout ce que cela comporte de rapports humains ou à l'environnement, actuels et passés, mais de « vendre » un service standardisé à un individu isolé de tout contexte.
Avec à la clé une inversion de la démarche : la sanction, la fermeture, la suppression du service plutôt qu'une aide pour en augmenter la qualité, mais comme l'on a sorti les individus de leur contexte social, géographique, la qualité s'améliore artificiellement, puisqu'on ne garde que les structures répondant aux standards administratifs de qualité et ceux qui n'accèdent pas aux soins ne comptent pas. L'aggravation due aux retards aux soins est renvoyée vers la responsabilité individuelle, la structure de soins n'étant garante que des actes à partir de la prise en charge et la qualité appréciée dans ce cadre restreint. Et ne parlons pas des gâchis humains et financiers dus aux retards de traitement, des détournements de prises en charge avec des frais financés par les familles ou sur d'autres budgets publics : l'efficience recherchée dans ce PRS est complètement faussée !
Ce n'est pas faute de ne pas insister sur la qualité : ce terme apparaît 234 fois dans le SRS et celui d'efficience 95 fois et d'efficient 30 fois !
Cette inversion est la traduction de l'idéologie ultralibérale et de la mise en concurrence public/privé : pour l'ARS, il faut considérer de la même manière secteur privé (dont il est logique de vérifier la qualité) et service public (auquel il faudrait donner les moyens de la qualité, ce que ce PRS ignore totalement).
Cette critique peut paraître sévère, surtout à celles et ceux qui ont travaillé sur ce projet pour les dix ans à venir, car tout semble fait pour répondre à cette critique, et en particulier la notion de parcours remplaçant celle d'actes. Ce déplacement est similaire à celui qu'A. Buzyn, la ministre de la santé, propose pour suppléer en partie la tarification à l'activité (T2A) dans les hôpitaux, avec le risque majeur d'aggraver encore leur situation, du fait d'injonctions contraires à une vraie qualité (taux d'ambulatoire par exemple). Plus globalement, la notion de parcours a deux interprétations :
- celles des patient, souhaitant une prise en charge globale
- celle des technocrates du capitalisme : un parcours standardisé, assemblé par une complémentaire, de préférence de type non mutualiste, ou par un établissement de soins privé et comprenant acte technique à l'hôpital, suivi à domicile par un médecin, une infirmière auquel peuvent s'ajouter, selon la maladie ou le type d'assurance souscrite des soins complémentaires, bref la médecine à trois vitesses.
IV L'annonce d'une recomposition de l'offre de soins hospitalière.
La lecture des objectifs quantifiés de l'offre de soins d'ici 2023 apporte quelques menaces comme de nouvelles fermetures de maternités ou de services d'urgences et doit donc être faite avec attention.
La vigilance s'impose aussi devant la volonté de regrouper les services de médecine ou de soins de suite (SSR) de petite taille.
Mais ce SRS va plus loin : son évolution entre sa première version et la version actuelle témoigne de la fin des incertitudes : la finalisation actuelle des projets médicaux des différents Groupements Hospitaliers de Territoire et la mise en œuvre de la stratégie nationale de santé ouvrent des horizons nouveaux à la recomposition de l'offre de soins hospitalière et l'ARS se projette dans la suite des actuels projets médicaux avec un schéma avoué mettant en péril les hôpitaux de proximité : il n'y a plus que deux niveaux d'offre de soins hospitaliers : niveau de soins de référence devant « permettre une réponse 24h/24 aux demandes de soins en médecine, chirurgie et obstétrique, pour une activité programmée ou non (SU) et il dispose d’un plateau technique d’explorations fonctionnelles et de techniques interventionnelles fonctionnant 24h/24 et des moyens de prendre en charge des patients requérant un niveau de soins élevé (2a et 2b pour la maternité / Unités de soins intensifs / réanimation). » et niveau de soins de recours assurant les soins les plus spécialisés (en gros, ce qui correspond aux actuels CHU).
Et « Au-delà de ces deux niveaux de soins, il sera nécessaire de réfléchir à l’organisation et au contenu de l’offre de soins de proximité. Ce doit être celui où l’accès à une offre de premier recours est mis oeuvre : consultations médicales et paramédicales, plateau d’imagerie et de biologie et pharmacie. » L'hospitalisation de proximité disparaît au profit de l'hospitalisation à domicile, des soins infirmiers à domicile, des centres périnataux de proximité ou des centres de soins non programmés !
Et le texte de rappeler le déficit cumulé de 156M€ des hôpitaux publics de la région, de la nécessité de faire des économies, en coordonnant mieux en particulier avec le privé et les hôpitaux militaires.
C'est avec plaisir que l'on apprend que les projets médicaux partagés des GHT « feront l’objet d’une présentation et d’un échange dans le cadre des instances de démocratie sanitaire. » Il eut été utile que cette concertation ait lieu avant leur mise en œuvre et dans le cadre de cette concertation sur le PRS : cela aurait donné des éléments pour juger de la qualité de ce schéma !
V Quel avis sur ce PRS ?
Construit sur une recherche d'économies au détriment de l'humain, au détriment d'une vraie qualité prenant en compte la santé dans sa totalité, c'est à dire les hommes et les femmes de notre région dans la réalité de leurs vécus, de leurs rapports, de leur environnement et non pas comme une machine à réparer, ce PRS ne peut être que rejeté ! Devant le verbiage de qualité, il peut paraître difficile d'argumenter plus. Cela paraît cependant insuffisant.
Il y a sans doute des demandes d'informations complémentaires à formuler comme le nombre de lits d'EHPAD publics dans chaque département ou le nombre de lits de SSR publics également. L'information des collectivités, et pas seulement des maires présidents des conseils de surveillance, sur les projets médicaux partagés du GHT de leur secteur, doit également être revendiquée, associée à une transparence sur la situation financière des différents hôpitaux.
Il y a aussi des exigences à porter :
- certaines générales, comme le soutien à la création de centres de santé
- d'autres selon les territoires : par exemple, dans les Ardennes, la privatisation des lits de soins de suite a pour conséquence des délais d'attente inacceptables pour ceux qui ne peuvent payer. Quelles solutions compte apporter l'ARS ?
Deux pages du cadre d'orientation stratégique sont consacrées à une prise de position idéologique sur les recettes de l'Assurance maladie, qui ne devrait pas relever d'un texte émanant de « techniciens », reconnaissant le rôle majeur du chômage tout en le considérant comme inéluctable :
« Or, les recettes de l’Assurance maladie obligatoire, principalement assises sur les revenus du travail6, ne connaissent pas depuis plusieurs années le même dynamisme que ses dépenses. Du fait d’une moindre croissance économique et du niveau élevé du chômage, le dynamisme des revenus d’activité ne suffit pas à couvrir celui des dépenses de santé. Cette inadéquation entre les recettes et les dépenses ... »
Il faut faire des économies et pourtant le Grand Est ne consomme que 8,5% des dépenses de santé nationale alors qu'il compte 8,7% de la population française.
II L'ignorance totale du service public.
La confusion est totale entre privé et public, manifestement voulue.
On la retrouve à trois niveaux :
- l'état des lieux de l'offre de soins et les objectifs quantifiés de celle-ci. Rien ne permet, tant dans l'existant que dans les mesures préconisées de faire la part de ce qui est public et privé que ce soit dans le sanitaire ou le médico-social. Et l'on sait à quel point un nombre suffisant de lits en EHPAD ne signifie pas une place disponible pour toutes celles et ceux qui n'ont qu'une petite ou moyenne retraite !
- Le refus total du développement d'un service public de soins primaires, de personnels médicaux salariés. L'ensemble de l'axe stratégique n°2 consacré à « Renforcer et structurer l'offre de soins de proximité » s'adresse uniquement à l'organisation libérale et si les centres de santé sont cités, avec les maisons de santé, c'est pour disparaître dès qu'il s'agit d'objectifs chiffrés, qui ne s'adressent qu'aux maisons de santé. La préférence de jeunes professionnels pour un statut salarié est complètement ignorée.
- La volonté de développer les partenariats et les complémentarités entre hôpitaux publics et privés sans jamais rechercher le développement du service public.
III La recherche d'une pseudo qualité aseptisée, d'une pseudo efficience asséchante.
La déformation de la recherche normale de qualité n'est pas une spécificité de ce PRS, mais elle s'y exprime au plus haut point. Il ne s'agit pas d'assurer le meilleur service de prévention et de soins à des populations prises dans leur globalité avec tout ce que cela comporte de rapports humains ou à l'environnement, actuels et passés, mais de « vendre » un service standardisé à un individu isolé de tout contexte.
Avec à la clé une inversion de la démarche : la sanction, la fermeture, la suppression du service plutôt qu'une aide pour en augmenter la qualité, mais comme l'on a sorti les individus de leur contexte social, géographique, la qualité s'améliore artificiellement, puisqu'on ne garde que les structures répondant aux standards administratifs de qualité et ceux qui n'accèdent pas aux soins ne comptent pas. L'aggravation due aux retards aux soins est renvoyée vers la responsabilité individuelle, la structure de soins n'étant garante que des actes à partir de la prise en charge et la qualité appréciée dans ce cadre restreint. Et ne parlons pas des gâchis humains et financiers dus aux retards de traitement, des détournements de prises en charge avec des frais financés par les familles ou sur d'autres budgets publics : l'efficience recherchée dans ce PRS est complètement faussée !
Ce n'est pas faute de ne pas insister sur la qualité : ce terme apparaît 234 fois dans le SRS et celui d'efficience 95 fois et d'efficient 30 fois !
Cette inversion est la traduction de l'idéologie ultralibérale et de la mise en concurrence public/privé : pour l'ARS, il faut considérer de la même manière secteur privé (dont il est logique de vérifier la qualité) et service public (auquel il faudrait donner les moyens de la qualité, ce que ce PRS ignore totalement).
Cette critique peut paraître sévère, surtout à celles et ceux qui ont travaillé sur ce projet pour les dix ans à venir, car tout semble fait pour répondre à cette critique, et en particulier la notion de parcours remplaçant celle d'actes. Ce déplacement est similaire à celui qu'A. Buzyn, la ministre de la santé, propose pour suppléer en partie la tarification à l'activité (T2A) dans les hôpitaux, avec le risque majeur d'aggraver encore leur situation, du fait d'injonctions contraires à une vraie qualité (taux d'ambulatoire par exemple). Plus globalement, la notion de parcours a deux interprétations :
- celles des patient, souhaitant une prise en charge globale
- celle des technocrates du capitalisme : un parcours standardisé, assemblé par une complémentaire, de préférence de type non mutualiste, ou par un établissement de soins privé et comprenant acte technique à l'hôpital, suivi à domicile par un médecin, une infirmière auquel peuvent s'ajouter, selon la maladie ou le type d'assurance souscrite des soins complémentaires, bref la médecine à trois vitesses.
IV L'annonce d'une recomposition de l'offre de soins hospitalière.
La lecture des objectifs quantifiés de l'offre de soins d'ici 2023 apporte quelques menaces comme de nouvelles fermetures de maternités ou de services d'urgences et doit donc être faite avec attention.
La vigilance s'impose aussi devant la volonté de regrouper les services de médecine ou de soins de suite (SSR) de petite taille.
Mais ce SRS va plus loin : son évolution entre sa première version et la version actuelle témoigne de la fin des incertitudes : la finalisation actuelle des projets médicaux des différents Groupements Hospitaliers de Territoire et la mise en œuvre de la stratégie nationale de santé ouvrent des horizons nouveaux à la recomposition de l'offre de soins hospitalière et l'ARS se projette dans la suite des actuels projets médicaux avec un schéma avoué mettant en péril les hôpitaux de proximité : il n'y a plus que deux niveaux d'offre de soins hospitaliers : niveau de soins de référence devant « permettre une réponse 24h/24 aux demandes de soins en médecine, chirurgie et obstétrique, pour une activité programmée ou non (SU) et il dispose d’un plateau technique d’explorations fonctionnelles et de techniques interventionnelles fonctionnant 24h/24 et des moyens de prendre en charge des patients requérant un niveau de soins élevé (2a et 2b pour la maternité / Unités de soins intensifs / réanimation). » et niveau de soins de recours assurant les soins les plus spécialisés (en gros, ce qui correspond aux actuels CHU).
Et « Au-delà de ces deux niveaux de soins, il sera nécessaire de réfléchir à l’organisation et au contenu de l’offre de soins de proximité. Ce doit être celui où l’accès à une offre de premier recours est mis oeuvre : consultations médicales et paramédicales, plateau d’imagerie et de biologie et pharmacie. » L'hospitalisation de proximité disparaît au profit de l'hospitalisation à domicile, des soins infirmiers à domicile, des centres périnataux de proximité ou des centres de soins non programmés !
Et le texte de rappeler le déficit cumulé de 156M€ des hôpitaux publics de la région, de la nécessité de faire des économies, en coordonnant mieux en particulier avec le privé et les hôpitaux militaires.
C'est avec plaisir que l'on apprend que les projets médicaux partagés des GHT « feront l’objet d’une présentation et d’un échange dans le cadre des instances de démocratie sanitaire. » Il eut été utile que cette concertation ait lieu avant leur mise en œuvre et dans le cadre de cette concertation sur le PRS : cela aurait donné des éléments pour juger de la qualité de ce schéma !
V Quel avis sur ce PRS ?
Construit sur une recherche d'économies au détriment de l'humain, au détriment d'une vraie qualité prenant en compte la santé dans sa totalité, c'est à dire les hommes et les femmes de notre région dans la réalité de leurs vécus, de leurs rapports, de leur environnement et non pas comme une machine à réparer, ce PRS ne peut être que rejeté ! Devant le verbiage de qualité, il peut paraître difficile d'argumenter plus. Cela paraît cependant insuffisant.
Il y a sans doute des demandes d'informations complémentaires à formuler comme le nombre de lits d'EHPAD publics dans chaque département ou le nombre de lits de SSR publics également. L'information des collectivités, et pas seulement des maires présidents des conseils de surveillance, sur les projets médicaux partagés du GHT de leur secteur, doit également être revendiquée, associée à une transparence sur la situation financière des différents hôpitaux.
Il y a aussi des exigences à porter :
- certaines générales, comme le soutien à la création de centres de santé
- d'autres selon les territoires : par exemple, dans les Ardennes, la privatisation des lits de soins de suite a pour conséquence des délais d'attente inacceptables pour ceux qui ne peuvent payer. Quelles solutions compte apporter l'ARS ?
Annexe 1
La situation sanitaire de la région
La situation sanitaire de la région
Le diagnostic préalable à l'élaboration du PRS est sans
appel sur les inégalités de santé : la mortalité est
plus élevée dans le Grand Est qu'en France (815/100 000 habitants,
versus 756 en France Métropolitaine) avec des inégalités
intrarégionales importantes : 900 dans les Ardennes, 853 en
Moselle, 846 dans les Vosges, 838 dans la Meuse, 819 en Haute
Marne, pour ne citer que les départements où elle est la plus
importante, 779 dans le Bas Rhin, au dessus encore de la moyenne
nationale. Et les différences en terme de pyramide des âges ne
peuvent suffire à l'expliquer.
La carte de la mortalité prématurée (décès avant 65 ans) est un peu différente et si la mortalité prématurée est supérieure dans le Grand Est à celle de la France métropolitaine, la superposition des zones plus claires avec la carte du régime local d'Alsace Moselle n'est sans doute pas un hasard : une bonne protection sociale est une bonne prévention ! (Et cela sans vouloir l'extension du régime d'Alsace Moselle au reste du territoire français ; on peut encore mieux faire si on veut !)
La carte de la mortalité prématurée (décès avant 65 ans) est un peu différente et si la mortalité prématurée est supérieure dans le Grand Est à celle de la France métropolitaine, la superposition des zones plus claires avec la carte du régime local d'Alsace Moselle n'est sans doute pas un hasard : une bonne protection sociale est une bonne prévention ! (Et cela sans vouloir l'extension du régime d'Alsace Moselle au reste du territoire français ; on peut encore mieux faire si on veut !)
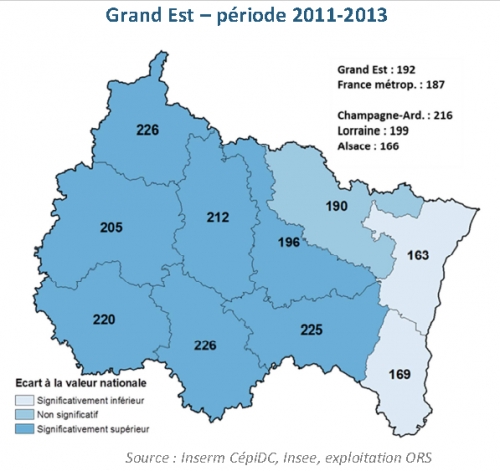
Une deuxième remarque porte sur l'offre de
soins. Sa faiblesse est notable à tel point qu'en parlant de la
planification de l'offre hospitalière, la Cour des Comptes dans
son rapport sur l'avenir de l'assurance maladie indique :
« Elle pourra donc être plus exigeante en Provence-Alpes-Côte
d’Azur dans les secteurs où l’offre de soins est abondante que
dans le Grand Est où elle est plus rare. »
L'état des lieux mélange complètement public et privé : il est par exemple impossible de trouver dans ces documents le nombre d'EHPAD publiques : il n'y a que des chiffres globaux.
L'état des lieux mélange complètement public et privé : il est par exemple impossible de trouver dans ces documents le nombre d'EHPAD publiques : il n'y a que des chiffres globaux.
Annexe II
Ambulatoire – télémédecine – innovation - parcours
Ambulatoire – télémédecine – innovation - parcours
La politique de soins voulue dans ce PRS met la
charrue avant les boeufs :
- vider les hôpitaux, avant d'avoir construit un véritable réseau de prise en charge ambulatoire (c'est vrai que les techniques se modernisant, certaines hospitalisations peuvent être raccourcies, mais sous certaines conditions de poursuite de soins à construire et pas pour tous les patients, quoiqu'en disent les administratifs).
Le principe adopté, c'est de diminuer les hospitalisations d'abord et les soins en ville finiront bien par s'adapter ! Mais à quel prix en terme de qualité pour les patients ? D'autant plus qu'en obligeant les hôpitaux à des objectifs chiffrés, le choix de l'ambulatoire n'est plus fonction de la personne concernée mais d'un chiffre !
La diminution du nombre de lits s'accompagne d'une diminution du personnel sans rapport avec l'augmentation de la charge de travail : ce n'est pas la même chose de s'occuper d'un service de 30 malades dont certains pourraient éventuellement être sortis si leurs conditions sociales étaient différentes, et un service de 30 patients demandant beaucoup de soins : on a concentré la charge de travail sans augmenter le personnel et les tutelles s'étonnent que le personnel se plaigne de l'aggravation de ses conditions de travail.
- utiliser les technologies du numérique avant d'en avoir valider l'utilité (car il y a à boire et à manger là dedans !). C'est neuf, donc ça doit faire bien ... mais d'un volontarisme sans limite et sans autre objectif que le développement du numérique pour le numérique (et - cela n'est pas dit, mais va de soit vu le contexte - pour les économies) sans même se demander si cela répond aux besoins de la population et des professionnels. Comment fait-on de la télédentisterie par exemple (p 30) ? Quant à la télémédecine pour améliorer la santé des détenus, quelle déshumanisation ! Et pourquoi serait elle plus indiquée pour les détenus que pour les habitants des quartiers voisins des établissements pénitentiaires ? Outre la déshumanisation, la télémédecine suscite une autre inquiétude : le grand "libéralisme" du PRS aurait-il vocation à susciter des initiatives privées, histoire de mettre un peu plus en difficulté les hôpitaux, face à la marchandisation de la santé ?
- les parcours : ya ka fo quon ou plutôt ya ka fo qu'ils, « ils », ces professionnels des soins de proximité ! Avec de nombreuses réunions de concertation à la clé et cette remarque tout à fait judicieuse, que la concertation fait gagner du temps … sauf que pour les médecins généralistes, le nez dans le guidon et les médecins hospitaliers qui n'ont plus de secrétaire, il faut avoir du temps … pour investir dans ce futur et un peu hypothétique gain de temps.
- La mutation des métiers de la santé : le document s'épanche sur les nouveaux métiers, un intermédiaire entre l'infirmière et le médecin ... Sauf que ce que l'on voit dans la réalité, c'est l'augmentation des responsabilités données à des personnels soignants, sans la reconnaissance financière, et, trop souvent, avec une formation succincte, sans la "culture générale" leur permettant de replacer l'acte fait dans le processus complexe qu'est le soin d'un malade, toujours différent du précédent ou du suivant.
- vider les hôpitaux, avant d'avoir construit un véritable réseau de prise en charge ambulatoire (c'est vrai que les techniques se modernisant, certaines hospitalisations peuvent être raccourcies, mais sous certaines conditions de poursuite de soins à construire et pas pour tous les patients, quoiqu'en disent les administratifs).
Le principe adopté, c'est de diminuer les hospitalisations d'abord et les soins en ville finiront bien par s'adapter ! Mais à quel prix en terme de qualité pour les patients ? D'autant plus qu'en obligeant les hôpitaux à des objectifs chiffrés, le choix de l'ambulatoire n'est plus fonction de la personne concernée mais d'un chiffre !
La diminution du nombre de lits s'accompagne d'une diminution du personnel sans rapport avec l'augmentation de la charge de travail : ce n'est pas la même chose de s'occuper d'un service de 30 malades dont certains pourraient éventuellement être sortis si leurs conditions sociales étaient différentes, et un service de 30 patients demandant beaucoup de soins : on a concentré la charge de travail sans augmenter le personnel et les tutelles s'étonnent que le personnel se plaigne de l'aggravation de ses conditions de travail.
- utiliser les technologies du numérique avant d'en avoir valider l'utilité (car il y a à boire et à manger là dedans !). C'est neuf, donc ça doit faire bien ... mais d'un volontarisme sans limite et sans autre objectif que le développement du numérique pour le numérique (et - cela n'est pas dit, mais va de soit vu le contexte - pour les économies) sans même se demander si cela répond aux besoins de la population et des professionnels. Comment fait-on de la télédentisterie par exemple (p 30) ? Quant à la télémédecine pour améliorer la santé des détenus, quelle déshumanisation ! Et pourquoi serait elle plus indiquée pour les détenus que pour les habitants des quartiers voisins des établissements pénitentiaires ? Outre la déshumanisation, la télémédecine suscite une autre inquiétude : le grand "libéralisme" du PRS aurait-il vocation à susciter des initiatives privées, histoire de mettre un peu plus en difficulté les hôpitaux, face à la marchandisation de la santé ?
- les parcours : ya ka fo quon ou plutôt ya ka fo qu'ils, « ils », ces professionnels des soins de proximité ! Avec de nombreuses réunions de concertation à la clé et cette remarque tout à fait judicieuse, que la concertation fait gagner du temps … sauf que pour les médecins généralistes, le nez dans le guidon et les médecins hospitaliers qui n'ont plus de secrétaire, il faut avoir du temps … pour investir dans ce futur et un peu hypothétique gain de temps.
- La mutation des métiers de la santé : le document s'épanche sur les nouveaux métiers, un intermédiaire entre l'infirmière et le médecin ... Sauf que ce que l'on voit dans la réalité, c'est l'augmentation des responsabilités données à des personnels soignants, sans la reconnaissance financière, et, trop souvent, avec une formation succincte, sans la "culture générale" leur permettant de replacer l'acte fait dans le processus complexe qu'est le soin d'un malade, toujours différent du précédent ou du suivant.
Annexe III
La prévention
La prévention
La première place est faite à la prévention.
Pas question de critiquer cette place de choix, sauf que le
contenu est désespérément limité !
Même s'il s'est considérablement enrichi depuis les premiers textes : la prévention ne se résume plus aux comportements individuels pour s'intéresser à l'environnement ; la santé au travail est prise en compte, à travers l'intégration du plan fait par la DIRRECTE.
Mais on retrouve les mêmes limites, comme celle-ci concernant la médecine scolaire : le plan prévoit d'assurer 100% des examens médicaux obligatoires dans la 6ème année … dans des territoires prioritaires à définir. Cela veut dire que la loi ne s'applique pas actuellement dans la région et que le PRS ne prévoit pas de l'appliquer, sauf dans quelques territoires ! Quant à la méthode, elle laisse à désirer ! Car ce serait en mettant en place un partenariat formalisé avec les médecins généralistes (et d'autres : pédiatres, PMI). Passons sur le formalisme, qui n'a sans doute comme but que d'aider l'ARS à limiter d'éventuels recours juridiques pour qu'en fin de compte, la loi ne soit pas appliquée ! Mais notons que l'on va demander du travail supplémentaire à des médecins généralistes, alors que l'on sait que dans la plupart des territoires de la région ils ne sont déjà pas assez nombreux. Ce genre de sollicitation revient à plusieurs reprises dans le document !
Même s'il s'est considérablement enrichi depuis les premiers textes : la prévention ne se résume plus aux comportements individuels pour s'intéresser à l'environnement ; la santé au travail est prise en compte, à travers l'intégration du plan fait par la DIRRECTE.
Mais on retrouve les mêmes limites, comme celle-ci concernant la médecine scolaire : le plan prévoit d'assurer 100% des examens médicaux obligatoires dans la 6ème année … dans des territoires prioritaires à définir. Cela veut dire que la loi ne s'applique pas actuellement dans la région et que le PRS ne prévoit pas de l'appliquer, sauf dans quelques territoires ! Quant à la méthode, elle laisse à désirer ! Car ce serait en mettant en place un partenariat formalisé avec les médecins généralistes (et d'autres : pédiatres, PMI). Passons sur le formalisme, qui n'a sans doute comme but que d'aider l'ARS à limiter d'éventuels recours juridiques pour qu'en fin de compte, la loi ne soit pas appliquée ! Mais notons que l'on va demander du travail supplémentaire à des médecins généralistes, alors que l'on sait que dans la plupart des territoires de la région ils ne sont déjà pas assez nombreux. Ce genre de sollicitation revient à plusieurs reprises dans le document !
Annexe 4
Les ressources humaines
Les ressources humaines
Nous sommes là au cœur du piège infernal
construit par les gouvernements successifs avec l'aide des
syndicats corporatistes de médecins : réduire les dépenses
publiques de santé en s'appuyant sur le manque de professionnels
avec un effet d'emballement qui est en train de conduire à une
véritable catastrophe sanitaire. Le vide sidéral qui plane sur
cette partie du SRS est atterrant, entre solutions pour faciliter
l'installation de médecins qui ont déjà prouvé leur inefficacité
(les aides ne servent qu'à mettre en concurrence les territoires
entre eux) et discours pour l'amélioration de la qualité de vie au
travail témoignant surtout de la méconnaissance des
réalités : le projet de contractualisation de l'ARS avec les
services de l'Etat, la région … pour prévenir les risques
psychosociaux est surréaliste. Sans desserrement des contraintes
financières sur les services de soins et médico-sociaux, les
risques ne peuvent que perdurer et s'amplifier !
Annexe 5
La biologie médicale
La biologie médicale
La biologie médicale fait l'objet de tous les
soins de ce PRS pour mieux voir les pistes d'économies, les
réorganisations dans le secteur hospitalier, la diminution du
nombre d'examens et la mise en cause de la proximité : un
cahier des charges sera fait pour les lieux de stockage d'examens,
là où les examens sont prélevés, de plus en plus à distance du
laboratoire puisqu'il y a eu des regroupements, mais le SRS ne dit
pas les aides à la mise en conformité. Cela pourrait permettre
d'en fermer et les statistiques actuelles témoignent déjà
grandement de l'importance de cette proximité : la moyenne
est d'un peu plus de 18 examens par personne et par an dans le
Grand Est, mais seulement d'un peu plus de 13 dans le territoire
du GHT3 (l'Aube et le Sézannais) dont on sait qu'il est champion
pour le titre de désert médical dans la région, en dehors de
l'agglomération troyenne.
